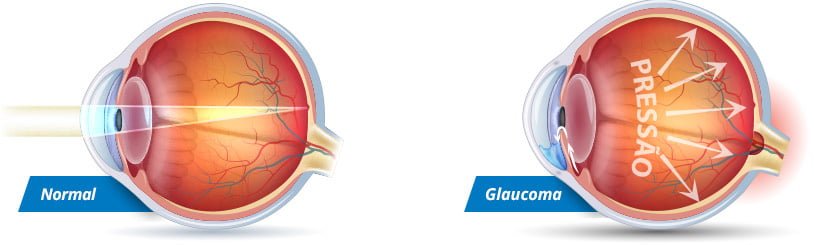
O Glaucoma pode ser definido como uma lesão do nervo óptico, de caráter progressivo, com perda de campo visual e risco de cegueira, caso não diagnosticado e tratado a tempo.
Há direta relação com a pressão intraocular (PIO), sendo que a maioria dos portadores de glaucoma apresenta PIO elevada.
Aumento da pressão
O humor aquoso, líquido existente no segmento anterior do olho, circula constantemente para nutrir córnea, cristalino e malha trabecular. No caso do glaucoma, há uma menor drenagem do humor aquoso na região do trabeculado, levando a um aumento da pressão.
Sintomas
O glaucoma de ângulo estreito ocasionalmente pode apresentar sintomas, como fisgada no olho, associada a olho vermelho, borramento temporário da visão e percepção de halos coloridos ao redor de luzes. Já o glaucoma de ângulo aberto, na maioria dos casos, evolui lentamente, sem que o paciente perceba. O diagnóstico precoce só é feito em exame oftalmológico preventivo.
Consequências
O dano causado pelo glaucoma pode se transformar em cegueira irreversível. É por isso que a prevenção ainda é o melhor remédio: quando você diagnostica a doença precocemente, há menor o grau de lesão do nervo e maior chance de controle do glaucoma.
Exames
• Tonometria: Mede a pressão intraocular. Em geral, os valores de normalidade estão entre 10 mmHg e 21 mmHg para pessoas sem glaucoma. A pressão intra-ocular varia durante o dia, sendo necessárias medidas em diferentes horários. É importante que o paciente se interesse em saber o valor de sua pressão intraocular.
• Exame do nervo óptico: O oftalmologista terá conhecimento do estado do nervo óptico e se há dano causado pelo glaucoma.
• Campo visual: O glaucoma não controlado leva progressivamente à perda de partes do campo de visão. O exame de campo visual serve para detectar essas perdas e observar se esses defeitos progridem com o tempo.
• Paquimetria: Mede a espessura da córnea. Valores normais entre 530 micrometros e 550 micrometros. Se a córnea for mais fina do que o normal, a medida da pressão estará falsamente reduzida, e vice-versa.
• Estereofotografia de papila: Fotografia tridimensional do nervo óptico, realizada para se ter uma referência no início do tratamento e sempre que houver suspeita de progressão da lesão do glaucoma. Fundamental no acompanhamento da doença.
Fatores de risco
Estima-se que, aproximadamente, 65 milhões de pessoas sejam portadoras de glaucoma no mundo, sendo considerada a primeira causa de cegueira irreversível.
Quanto à etiologia de glaucoma, preferimos a utilização do termo “fator de risco”, ao invés de “causa”, para justificar a existência da doença. Dentre os fatores de risco para o glaucoma primário, incluem-se a pressão intraocular (PIO), história familiar, idade avançada, etnia negra, predisposição genética e espessura corneana mais fina.
O único fator de risco alterável é a pressão intraocular, que pode ser reduzida através das seguintes formas:
1. Tratamento clínico (Colírios e também comprimido);
2. Tratamento com laser para alguns tipos de glaucoma;
3. Cirurgia filtrante de glaucoma.
Existem vários tipos de cirurgias, porém, a cirurgia tradicional, também chamada de “trabeculectomia”, tem demonstrado maior efeito e estabilidade na redução da PIO. Tal procedimento, no entanto, geralmente é realizado quando a terapia clínica e com laser falham em controlar a pressão adequadamente.
Tratamento
O tratamento é feito à base de colírios, podendo ser complementado com comprimidos ou terapia a laser. O objetivo é reduzir a pressão ocular. Nos casos mais avançados, é necessário realizar a cirurgia de drenagem. Para isso, é preciso apenas que seu diagnóstico seja feito em tempo adequado, para que sua ação possa ser controlada e não cause maiores problemas ao portador.
Duração: Pacientes com glaucoma primário deverão usar a medicação por toda a vida, exceto se tiverem realizado algum tipo de cirurgia. Uma vez iniciado o tratamento do glaucoma, ele só poderá ser interrompido por orientação do oftalmologista.
Importante: Sempre tenha um frasco de colírio reserva e siga todas as orientações oftalmológicas. Se estiver usando mais de um tipo de colírio, deixe um intervalo de aproximadamente 5 a 10 minutos.
Como aplicar o colírio corretamente: Mantenha os olhos abertos, olhe para cima e pingue uma única gota do colírio na parte de baixo. Logo após, feche os olhos e comprima com o dedo indicador o canto interno do olho por aproximadamente 1 minuto.
Ainda hoje, nossa principal arma contra esse perigoso ladrão de visão é o alerta ligado e a investigação regular com oftalmologista!