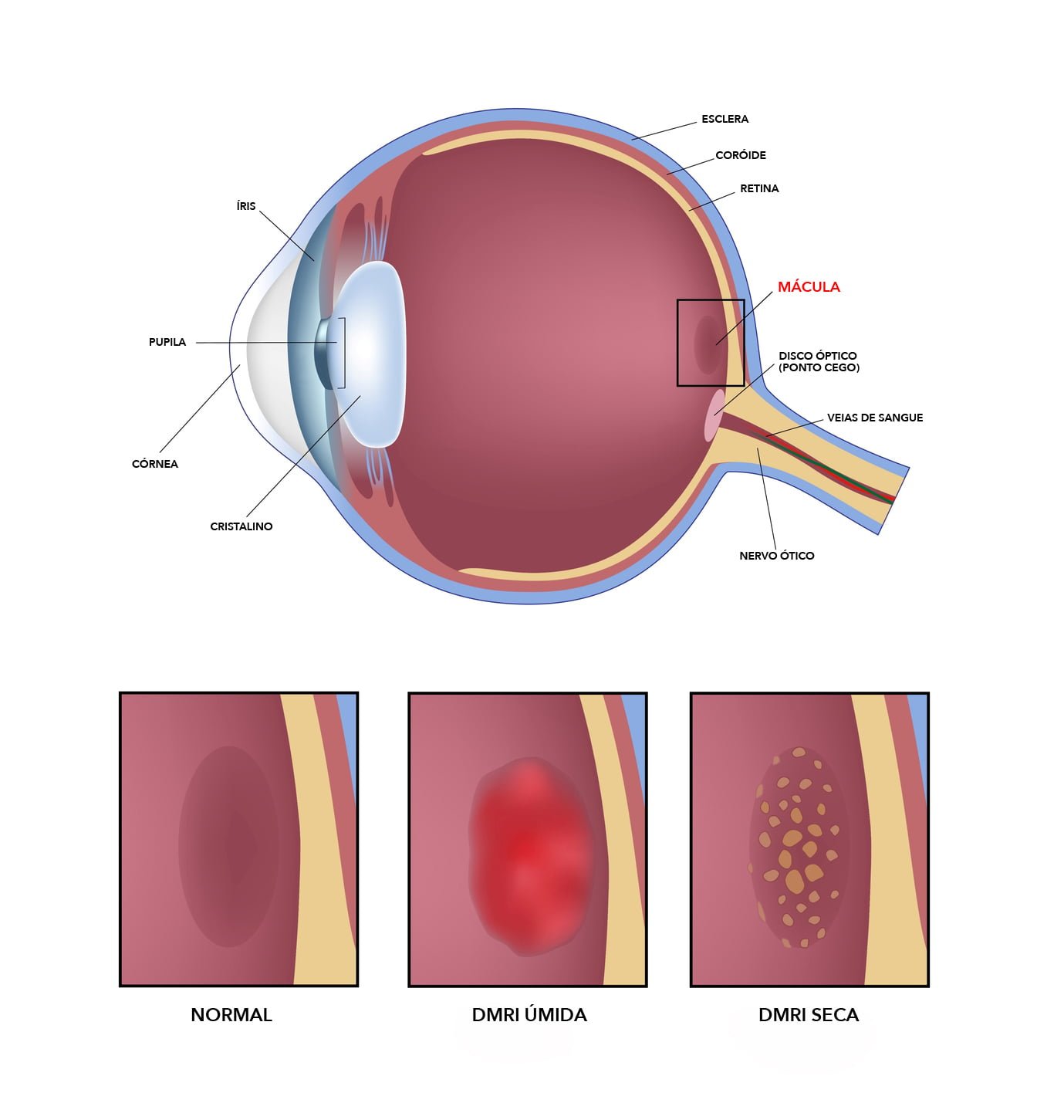
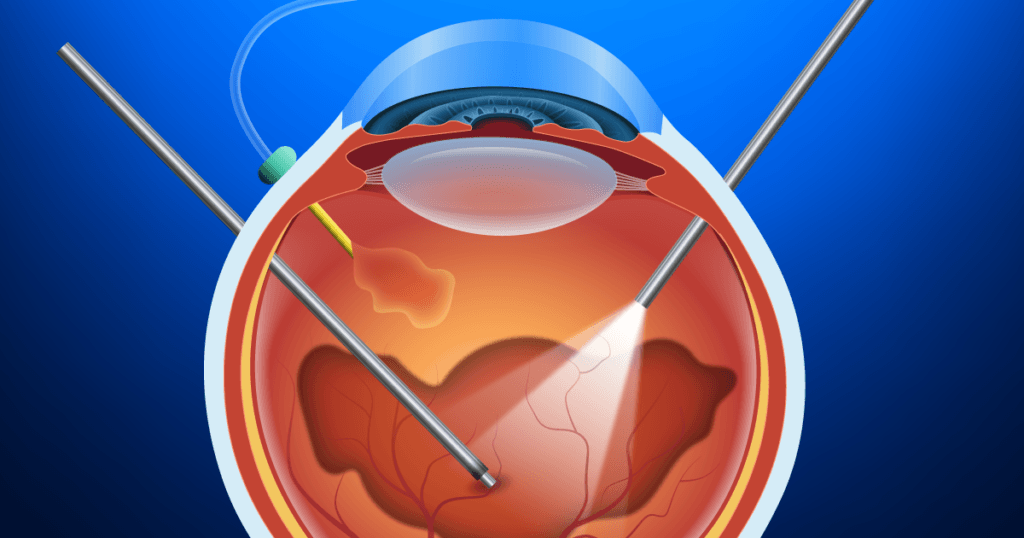
A retina é uma fina camada de células que reveste a parte mais interna do olho. Ela é responsável por transformar o estímulo luminoso num estímulo neurológico que é transmitido ao nervo óptico. Por sua vez, o nervo óptico leva estas informações para o cérebro que, após seu o processamento, se transforma no que chamamos de visão. A retina ainda não pode ser transplantada ou “trocada”, por isso qualquer dano que ocorra com ela, pode ser irreversível. Doenças da retina podem ser graves e, se não tratadas a tempo, podem levar a uma cegueira irrecuperável.
Muitas doenças sistêmicas como o diabetes e a hipertensão arterial podem causar danos na retina e provocar perda de visão.
O oftalmologista especializado em retina (chamado também de retinólogo) é um profissional que faz seis anos de medicina, mais três de oftalmologia e, geralmente faz mais dois anos se dedicando a retina, para depois por estar apto a atender os casos desta especialidade dentro da oftalmologia.
Degeneração Macular Relacionada à Idade
A degeneração macular relacionada à idade (DMRI) é uma doença que afeta pessoas acima de 55 anos e está ligada ao desgaste da retina, mais especificamente da sua região central, que se chama mácula. É mais comum em pessoas da raça branca, em pessoas que tenham parentes próximos com DMRI e em fumantes.
É uma importante causa de perda visual irreversível, principalmente se não for tratada adequadamente. Muitas pessoas que sofrem desta degeneração reclamam de visão fraca. A DMRI geralmente afeta os dois olhos, porém em épocas diferentes: é comum um olho estar em fase avançada, com perda importante da visão, e o outro estar no início do problema.
Existem duas formas de DMRI: a seca e a úmida.
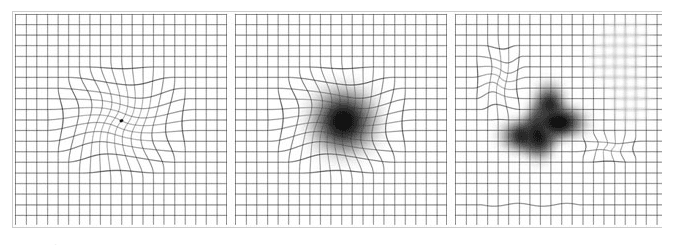
A forma seca é a mais comum. A retina vai se desgastando e levando à atrofia ou perda de células da mácula. O paciente percebe diminuição central da visão, de progressão lenta.
Embora seja menos comum que a seca, a forma úmida leva a diminuição mais acentuada da visão central e pode ter início súbito. Ocorre o crescimento de pequenos vasos sanguíneos por baixo da retina, formando uma membrana vascular; como estes vasos são mais frágeis, eles causam sangramento e extravasamento de líquido para o interior da retina ou sob ela. Tem elevado risco de progressão e piora acentuada da visão.
Sintomas
Os principais sintomas da DMRI são diminuição da visão central, distorção visual (linhas retas parecem onduladas) e menor nitidez das cores.
Principais recomendações para prevenção
Os cientistas ainda pesquisam as causas da DMRI, mas as recomendações atuais incluem:
1. Consumir pouca gordura e muitos vegetais e folhas verdes, como espinafre, couve, brócolis, rúcula, etc..
2. Proteger os olhos contra raios ultravioleta e usar lentes claras ou óculos de sol com proteção UV;
3. Praticar exercícios físicos regularmente;
4. Não fumar.
Tratamento
Com o tratamento adequado, grande número de pessoas portadoras da forma úmida da DMRI não perdem a visão; uma parte delas, inclusive, pode ter melhora visual. O tratamento é crônico e podem ser necessárias injeções seriadas de acordo com a evolução de cada pessoa. O oftalmologista faz reavaliações frequentes com ajuda de exames específicos da retina (tomografia de coerência óptica (OCT) e angiofluoresceinografia).
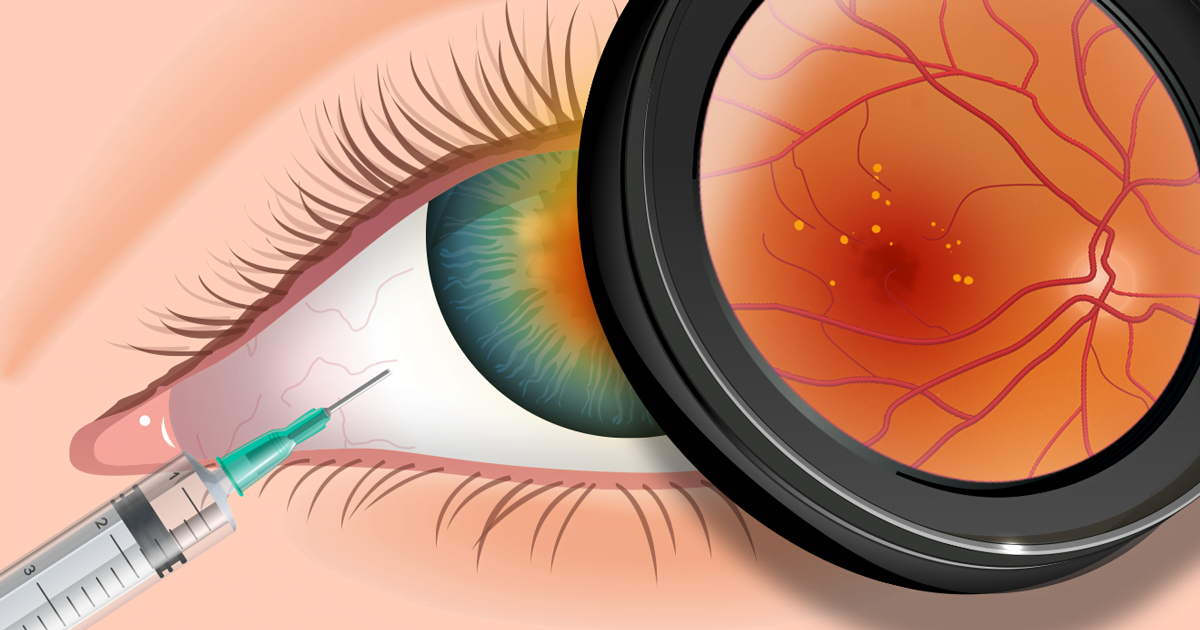
A DMRI é uma doença muito estudada e novos tratamentos estão sendo propostos e utilizados. Para casos intermediários e avançados da forma seca da DMRI, o suplemento oral de luteína e vitaminas pode retardar a progressão da doença. A forma úmida tem de ser tratada com urgência através da aplicação (injeção) de medicação no interior do olho; ela bloqueia a substância que estimula o crescimento dos vasos sanguíneos na retina.
Atualmente, os medicamentos utilizados com este propósito são o Ranibizumab (Lucentis (R)), Aflibercept (Eylia (R)) e Bevacizumab (Avastin (R)).
Há situações especiais em que outras formas de tratamento são usadas, como a terapia fotodinâmica (PDT) e a fotocoagulação a laser. Novas alternativas estão em estudo e provavelmente, num futuro próximo, estarão incorporadas à prática para tratamento da DMRI.
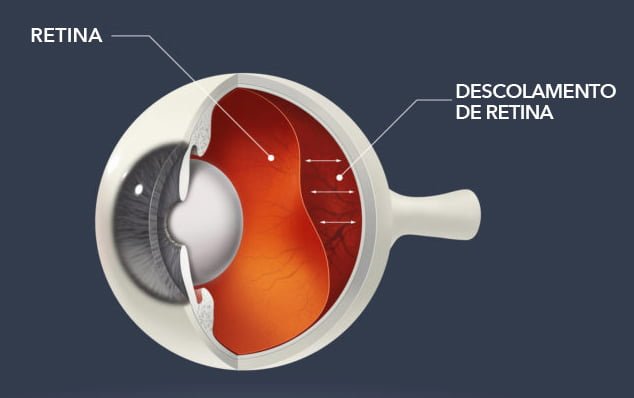
Descolamento de Retina
A retina é uma fina membrana que forra o fundo do olho. Toda a luz que chega ao interior do olho é captada pela retina e transformada em impulsos elétricos. Estes impulsos são enviados ao cérebro, onde ocorre a formação da imagem.
O descolamento de retina é a separação da retina de seu local de aderência no fundo do olho. Assim, a luz que penetra no olho não é captada e, consequentemente, os estímulos elétricos não chegam ao cérebro, o que resulta em diminuição de visão.
Sintomas
Os sintomas mais importantes do descolamento de retina são a perda visual central e/ou periférica súbita, como uma cortina escura, rapidamente progressiva e precedida, em dias ou semanas, por manchas escuras móveis que parecem mosquitos ou teias de aranha (moscas volantes) e sensações de brilhos ou clarões, como se fossem relâmpagos, conforme a movimentação da cabeça ou dos olhos (fotopsias).
Quando o paciente perceber subitamente esses sintomas, deve fazer um exame oftalmológico urgente, pois pode ser indício de ruptura da retina, que precede o seu descolamento. O diagnóstico precoce permite o tratamento preventivo do descolamento da retina, por meio da aplicação de raio laser.
Causas
As causas mais comuns de descolamento de retina são o descolamento do humor vítreo (gel que forra o interior do olho) relacionado à idade, miopia, traumatismos, inflamações oculares, diabetes mellitus e tumores intraoculares.
Tratamento
Casos de descolamento de retina são tratados através de cirurgia. A operação depende do tipo de descolamento, do número de rupturas da retina e de alguns outros fatores. Geralmente, o tratamento é feito por meio de esvaziamento do líquido que descola a retina, da cauterização do local da ruptura com raio laser e da colocação de prótese de silicone sobre a parte branca dos olhos (esclera). Isto permite a maior aderência da retina com o tecido que a suporta.
Casos mais delicados são tratados com a remoção do humor vítreo (vitrectomia), aplicação de raio laser e colocação de gases especiais ou óleo de silicone no interior do olho.
Membrana Epirretiniana
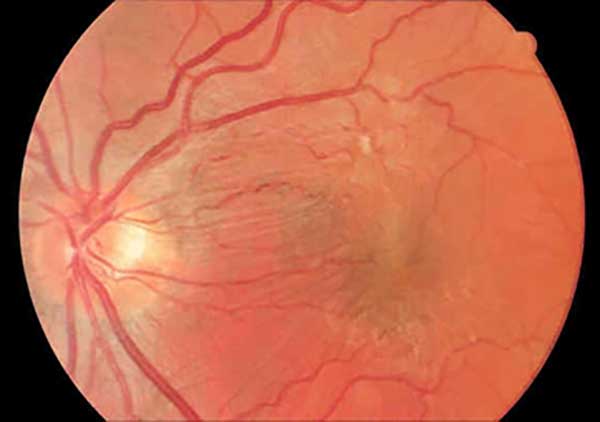
Membrana epirretiniana (MER) é uma fina camada que cobre a superfície da retina. É associada a doenças do fundo do olho como inflamações, infecções, alterações dos vasos sanguíneos, etc… No entanto, grande parte dos pacientes não apresenta nenhum fator predisponente e a membrana forma-se por alterações do olho relacionadas à idade (MER idiopática). Geralmente, a MER idiopática aparece em pessoas acima de 50 anos. A grande maioria delas não apresenta sintomas visuais. Às vezes, os pacientes referem diminuição e/ou distorção da visão e, ocasionalmente, visão dupla.
Ao exame de fundo de olho, a membrana aparece como uma fina camada de reflexo irregular na mácula (região central da retina), com enrugamento e estrias da retina além de dilatação e tortuosidade de vasos sanguíneos. O exame complementar de maior importância para confirmar o diagnóstico da MER é a tomografia de coerência óptica (OCT). Ela permite a avaliação detalhada do contorno da fóvea (ponto central da mácula) e da espessura e do volume da mácula. Com isso, também auxilia na avaliação pré-operatória e no acompanhamento a longo prazo.
Tratamento
O tratamento da MER, quando indicado, é cirúrgico. Realiza-se a remoção do humor vítreo (gel que forra o interior do olho) e da MER. O uso de corantes específicos, como o azul Trypan e o azul brilhante, pode facilitar a visualização e retirada da membrana.
A espessura retiniana decresce gradualmente após a remoção da MER, com recuperação visual parcial na maioria dos casos.
Retinopatia Diabética
É uma das manifestações oculares do diabetes mellitus e é considerada a maior causa de cegueira na população economicamente ativa (idade de 20 a 64 anos).
Diabetes mellitus é uma doença do metabolismo em que ocorre diminuição ou ausência da produção de insulina, hormônio produzido pelo pâncreas que regula o nível de glicose no sangue.
Pessoas diabéticas podem, com o passar dos anos, apresentar alterações nos pequenos vasos sanguíneos em decorrência dos níveis altos de glicose. Na circulação sanguínea, estas alterações afetam principalmente os olhos, rins e nervos periféricos.
Na retinopatia diabética, ocorrem lesões nos capilares da retina, causando vazamentos que levam a inchaço e hemorragias. Mais tarde, há proliferação de vasos sanguíneos no interior do olho, descolamento de retina e glaucoma. Pode levar à perda visual total e irreversível se não for tratada a tempo.
Prevenção
Todo diabético deve fazer exames de fundo de olho anualmente. Se for detectada a retinopatia diabética, o acompanhamento deverá ser mais próximo, conforme a intensidade da doença no olho e o quadro clínico geral do paciente.
Tratamento
Para o sucesso do tratamento oftalmológico é fundamental o controle clínico rigoroso, especialmente da glicemia e da pressão arterial. Os resultados destes tratamentos serão influenciados diretamente pelo controle de suas doenças de base.
A aplicação do raio laser na retina, chamada de fotocoagulação é a principal forma de tratamento da retinopatia diabética. Ela permite controlar a doença ocular na maioria dos casos e evitar a perda visual grave.
A fotocoagulação, realizada em uma ou várias sessões, consiste em se produzir microqueimaduras na retina para cauterizar vasos sanguíneos permeáveis e evitar a proliferação de novos vasos. O procedimento pode ser realizado usando-se colírio anestésico; isto permite que o paciente possa retornar para casa sem curativo. Nos casos mais graves, podem ser necessários muitos disparos de laser numa sessão, o que provoca dor; assim, realiza-se anestesia local e o olho é ocluído, depois do tratamento, até o dia seguinte.
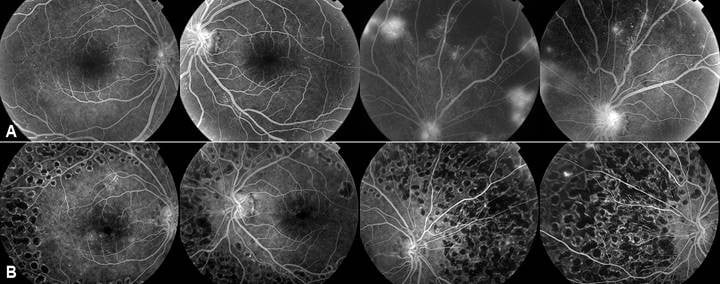
Fig. A – Retina antes do laser. Fig. B – Retina após o laser
Os casos mais avançados de retinopatia diabética, com hemorragias maiores (vítreas) e/ou descolamento de retina, requerem tratamento cirúrgico, a vitrectomia. Consiste na remoção do humor vítreo (com o sangue, se for o caso) e reposicionamento da retina ao seu local adequado. Este procedimento permite recuperação visual parcial em determinados pacientes, especialmente os que não têm descolamento central da retina ou glaucoma secundário.
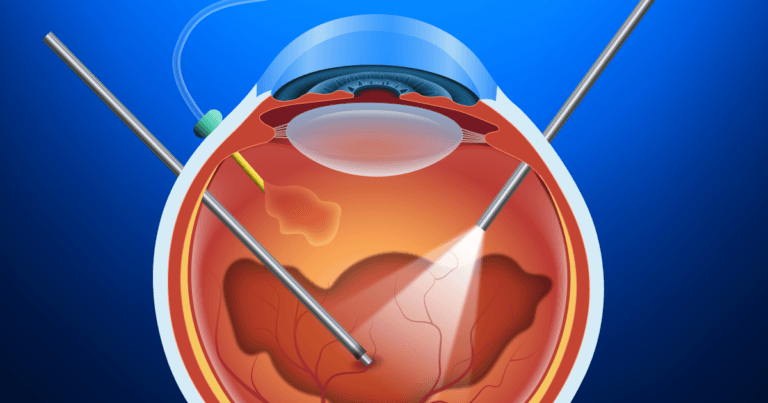
Vitrectomia
A terapia intravítrea com antiangiogênicos e corticoides é avanço recente e auxilia no tratamento de casos específicos de retinopatia diabética. Sua principal indicação é o edema macular diabético, inchaço da parte central da retina decorrente do extravasamento de plasma de vasos sanguíneos permeáveis. As aplicações de medicamentos no interior do olho, com anestesia local, permite reabsorção do liquido da mácula e melhora visual em muitas situações.
É fundamental a orientação dos portadores de retinopatia diabética em relação à expectativa visual depois do tratamento. Conforme a fase da doença, pode-se obter melhora ou estabilização visual ou mesmo evitar progressão para a cegueira irreversível.
Oclusões Venosas Retinianas
As veias presentes na retina são responsáveis pelo transporte do sangue, que já circulou no seu interior, de volta ao coração. A veia principal é a central, presente no nervo óptico e que se ramifica por toda a retina.
A oclusão pode ocorrer na veia central da retina ou em algum de seus ramos. Quando a obstrução acontece na veia central, geralmente a visão é afetada de forma mais séria, e a recuperação vai depender da gravidade do quadro. Na oclusão do ramo venoso, o grau de acometimento depende da região afetada; quando a mácula (região central da retina) é acometida, o prejuízo da visão é prontamente notado.
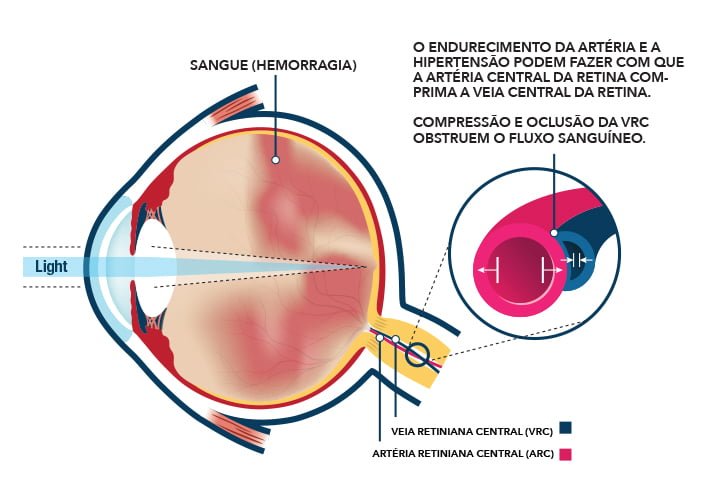
Prevenção
Em geral, os pacientes que apresentam oclusões venosas retinianas são portadores de doenças dos vasos em todo o organismo, como hipertensão arterial sistêmica, diabetes mellitus, inflamações, alterações hematológicas e tromboembólicas.
É fundamental a avaliação oftalmológica detalhada destes pacientes. Exames complementares, como angiografia com fluoresceína (contraste endovenoso) e tomografia de coerência óptica, auxiliam no diagnóstico e tratamento.
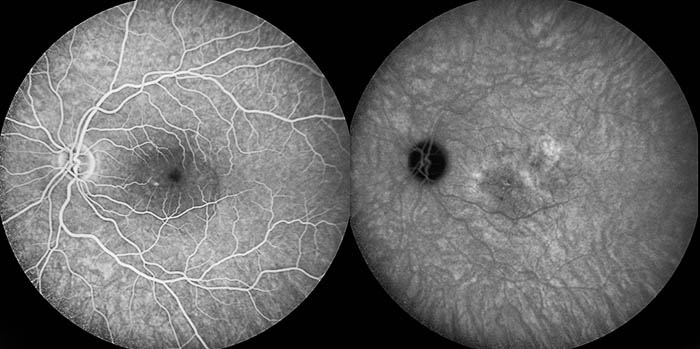
Angiografia com Fluoresceína
Tratamento
Pacientes que apresentem oclusões venosas retinianas sem repercussão visual importante podem melhorar espontaneamente. Se há edema de mácula (inchaço da parte central da retina) secundário, indica-se a terapia intravítrea com antiangiogênicos ou corticoides. Eventualmente, pacientes com obstrução venosa acompanhada de falta de oxigenação e crescimento de vasos na retina requerem fotocoagulação retiniana isolada ou acompanhada de injeções intravítreas. A vitrectomia via pars plana pode ser realizada se houver comprometimento visual mais grave, com hemorragia vítrea e descolamento de retina.
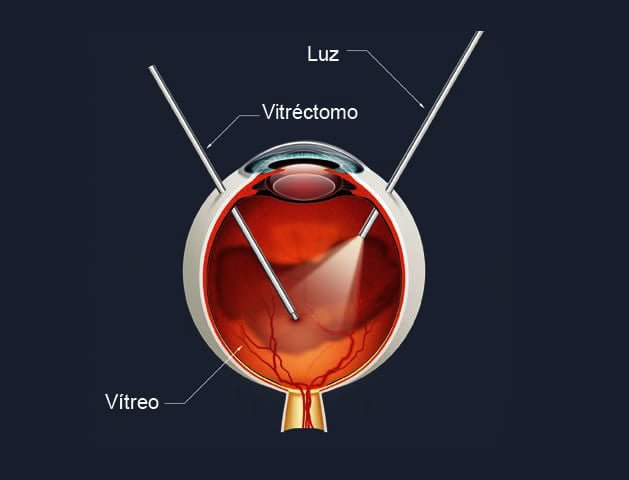
Vitrectomia via pars plana
Retinoblastoma
É um tumor da retina, membrana sensível à luz que fica no fundo do olho. É o tumor ocular mais comum na infância e é hereditário em 10% dos casos. Atinge crianças de ambos os sexos e de todas as etnias. O retinoblastoma afeta um ou os dois olhos e é bastante agressivo, podendo ser fatal se invadir o cérebro. Algumas vezes, o tumor está associado a alterações em outras partes do organismo.
O tumor pode estar presente ao nascimento e geralmente acomete crianças de até dois anos e meio de idade. Por isso, é fundamental que pais e pediatras estejam atentos para qualquer sinal nos olhos da criança. Quando o tumor é descoberto logo, a visão e a vida da criança podem ser salvas.
A principal alteração que o retinoblastoma provoca é o brilho claro na pupila da criança (reflexo do “olho de gato”), mais visível à luz artificial. Outras alterações que podem ser notadas pelos familiares são a diminuição da visão e o estrabismo (vesguice).
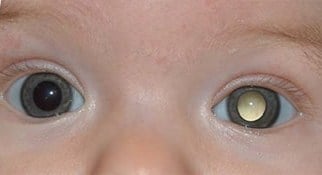
Fotos com flash podem levar à suspeita da doença quando um ou ambos os olhos não apresentam o reflexo pupilar avermelhado. Porém, nem todos os casos de ausência do reflexo são causados pelo retinoblastoma: a catarata, o glaucoma e as infecções dentro dos olhos também podem levar a isto.
O teste do reflexo vermelho (também chamado “teste do olhinho”), realizado pelos pediatras nos primeiros dias de vida da criança, é um dos exames que podem detectar logo o tumor. No entanto, como o retinoblastoma pode aparecer mais tarde, os pais também têm papel importante caso percebam qualquer alteração.
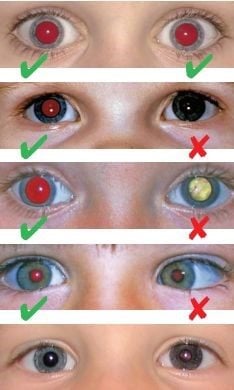
O exame oftalmológico da criança, o ultrassom e a tomografia computadorizada do olho são sempre realizados na suspeita de retinoblastoma e ajudam no diagnóstico e tratamento do tumor.
Tratamento
O tratamento varia de acordo com o tamanho do tumor e presença de alterações em outros locais do organismo.
1. Os tumores pequenos são tratados com aplicação de raio laser (fotocoagulação).
2. Os tumores médios requerem quimioterapia (aplicação de drogas pela veia), radioterapia (aplicação de radiação próxima ao olho) e fotocoagulação.
3. Os tumores grandes necessitam de remoção do olho (enucleação) associada, em geral, à quimioterapia e à radioterapia.
Em caso de remoção do olho, há possibilidade de implante de prótese, mediante avaliação do oftalmologista. Estas próteses, cada vez mais sofisticadas, não restituem a visão do paciente, porém melhoram o aspecto estético.
O IOA segue as determinações do Manual de Publicidade Médica descritas no Código de Ética Médica do Conselho Federal de Medicina (Resolução CFM nº 1974/11). Se você observou algum item que não esteja de acordo com o manual, entre em contato conosco para informar o problema.